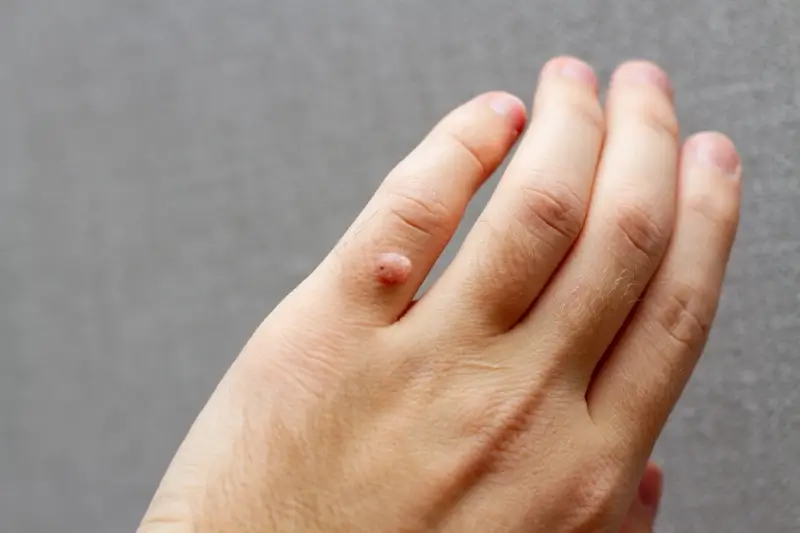
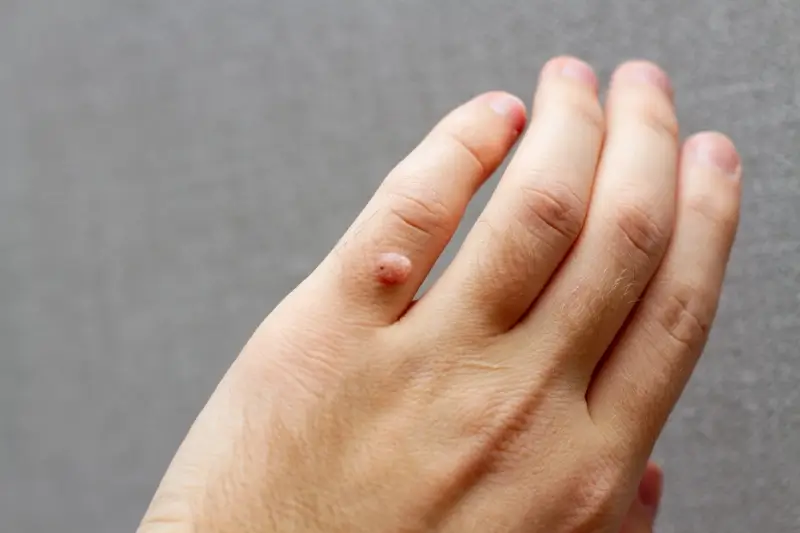
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się w różnych miejscach na ciele, sprawiając dyskomfort i nieestetyczny wygląd. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa. Konkretnie, odpowiedzialne za nie są wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a różne jego odmiany atakują różne części ciała i prowadzą do powstawania specyficznych rodzajów brodawek. Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez dotykanie przedmiotów, na których wirus się znajduje, takich jak ręczniki, obuwie czy przybory higieniczne.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy. Czynniki takie jak osłabiona odporność organizmu, drobne skaleczenia czy otarcia skóry ułatwiają wirusowi wniknięcie do organizmu. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany rozrost, co manifestuje się jako nierówna, cielista lub lekko zabarwiona grudka na skórze. Niektóre typy kurzajek mogą przybierać formę kalafiora, inne są płaskie i gładkie, a jeszcze inne mogą być bolesne i wrastające w głąb skóry, szczególnie na stopach (brodawki podeszwowe).
Ważne jest zrozumienie, że kurzajki same w sobie nie są groźne dla zdrowia, jednak mogą być uciążliwe, bolesne i łatwo się rozprzestrzeniać. Wirus HPV jest bardzo zaraźliwy, dlatego osoby, u których pojawiły się kurzajki, powinny zachować szczególną ostrożność, aby nie przenieść infekcji na inne osoby lub inne części własnego ciała. Dzielenie się ręcznikami, chodzenie boso w miejscach publicznych (baseny, siłownie) czy obgryzanie paznokci i skórek wokół nich to potencjalne drogi transmisji wirusa. Zrozumienie mechanizmu powstawania kurzajek jest pierwszym krokiem do skutecznego zapobiegania i leczenia.
Główne drogi przenoszenia się wirusa HPV wywołującego kurzajki
Wirus brodawczaka ludzkiego (HPV), będący głównym sprawcą powstawania kurzajek, jest bardzo rozpowszechniony i potrafi przetrwać w środowisku zewnętrznym przez pewien czas, co ułatwia jego transmisję. Kluczowym sposobem rozprzestrzeniania się wirusa jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Dotyczy to sytuacji, gdy osoba zdrowa ma kontakt z fragmentem skóry, na której znajduje się aktywny wirus, na przykład poprzez podanie ręki, przytulenie czy kontakt podczas aktywności fizycznej. Wirus łatwo przenika przez nawet mikroskopijne uszkodzenia naskórka, które nie zawsze są widoczne gołym okiem.
Poza bezpośrednim kontaktem, wirus HPV może przenosić się również drogą pośrednią, czyli poprzez kontakt z zainfekowanymi przedmiotami, tzw. fomitami. Do takich przedmiotów zaliczają się między innymi ręczniki, maszynki do golenia, obuwie, a także powierzchnie w miejscach publicznych, takich jak podłogi w łazienkach, prysznicach czy szatniach. Szczególnie narażone są miejsca wilgotne i ciepłe, gdzie wirus może dłużej utrzymywać swoją żywotność. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji, zwłaszcza na stopach, gdzie mogą powstawać brodawki podeszwowe.
Warto również wspomnieć o możliwości autoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Osoba, która ma kurzajkę na przykład na dłoni, może nieświadomie przenieść wirusa na inne miejsce swojego ciała podczas drapania, dotykania lub obgryzania. To tłumaczy, dlaczego kurzajki często pojawiają się w grupach lub rozprzestrzeniają się po skórze. Czynniki takie jak obgryzanie paznokci, skubanie skórek czy zadrapania ułatwiają wirusowi wniknięcie w nowe miejsca. Zrozumienie tych dróg transmisji jest kluczowe dla profilaktyki i ograniczenia rozprzestrzeniania się kurzajek.
Czynniki sprzyjające rozwojowi kurzajek na skórze
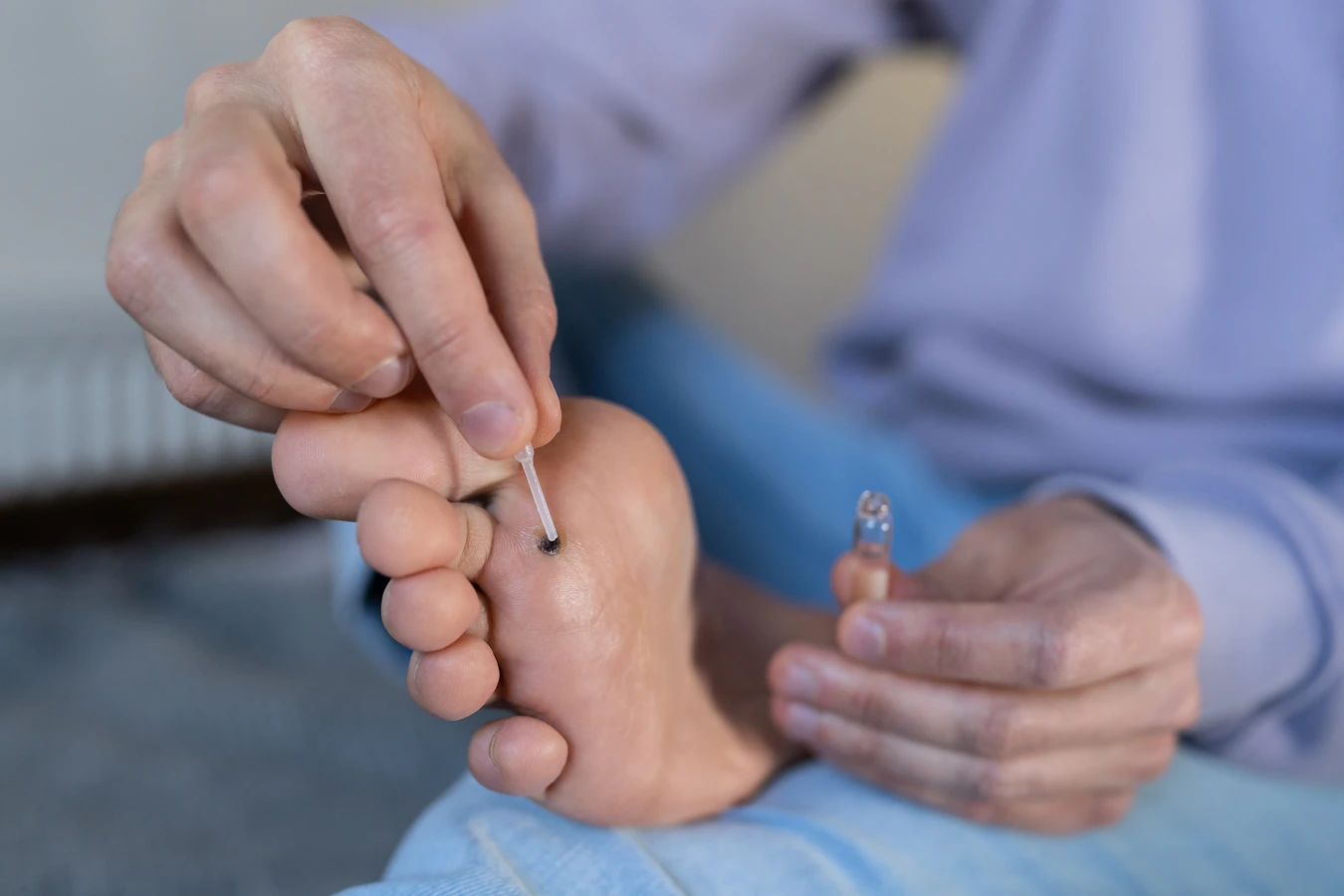
Kolejnym istotnym czynnikiem jest kondycja skóry. Sucha, popękana lub uszkodzona skóra stanowi łatwiejszą drogę wejścia dla wirusa. Drobne skaleczenia, otarcia, zadrapania, a nawet maceracja skóry spowodowana długotrwałym kontaktem z wodą (np. u osób pracujących w wilgotnych warunkach lub pływających) mogą ułatwić wirusowi zainfekowanie komórek naskórka. Szczególnie wrażliwe są dłonie i stopy, gdzie skóra jest często narażona na uszkodzenia mechaniczne i kontakt z potencjalnymi źródłami zakażenia.
Do czynników sprzyjających zalicza się również wiek. Dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, są bardziej podatne na zakażenie wirusem HPV i częściej borykają się z kurzajkami. Z kolei u osób starszych, u których układ odpornościowy może być naturalnie osłabiony, również obserwuje się większą skłonność do powstawania brodawek. Dodatkowo, pewne nawyki, takie jak obgryzanie paznokci, skubanie skórek czy używanie wspólnych ręczników i obuwia, mogą znacząco zwiększyć ryzyko zarówno zakażenia, jak i rozprzestrzeniania się kurzajek.
Różne typy kurzajek i ich specyficzne przyczyny powstawania
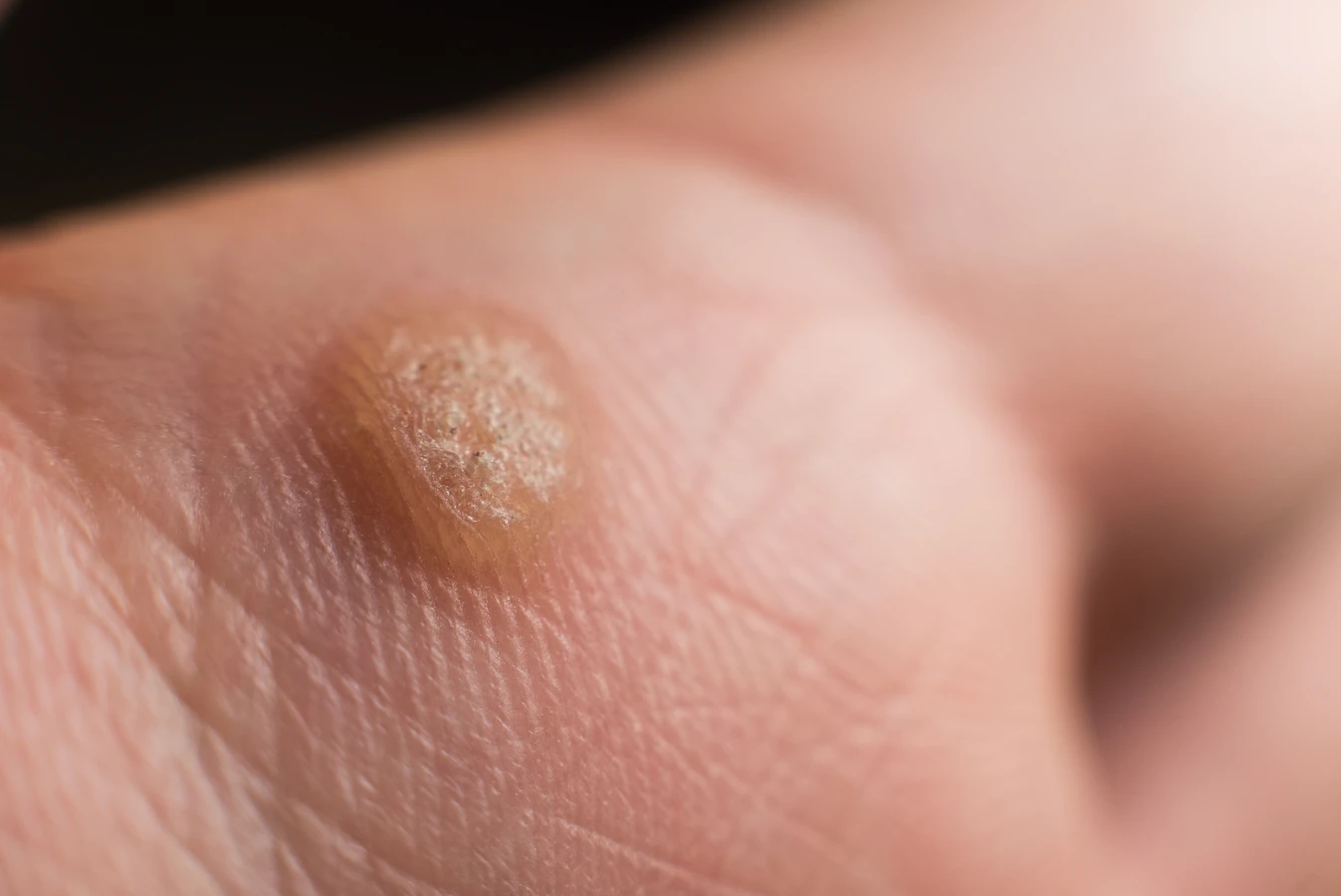
Kurzajki, choć wywoływane przez wirusy HPV, mogą przyjmować różne formy w zależności od typu wirusa, miejsca na ciele oraz indywidualnych reakcji organizmu. Zrozumienie tych różnic jest kluczowe dla właściwej diagnozy i leczenia. Najczęściej spotykane są kurzajki zwykłe, które objawiają się jako twarde, szorstkie grudki o nieregularnej powierzchni, najczęściej pojawiające się na palcach, dłoniach i kolanach. Mogą one czasem przypominać małe kalafiory.
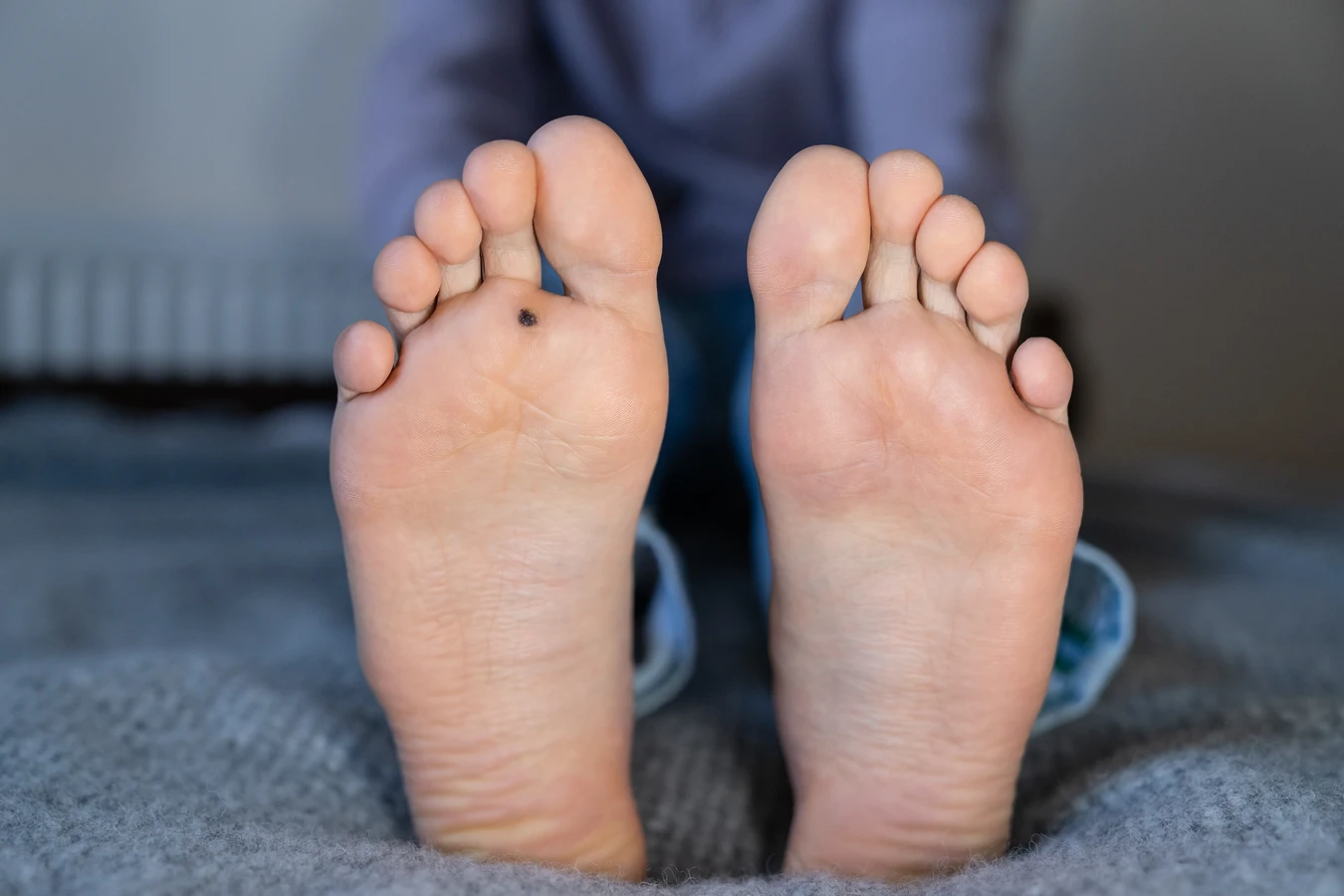
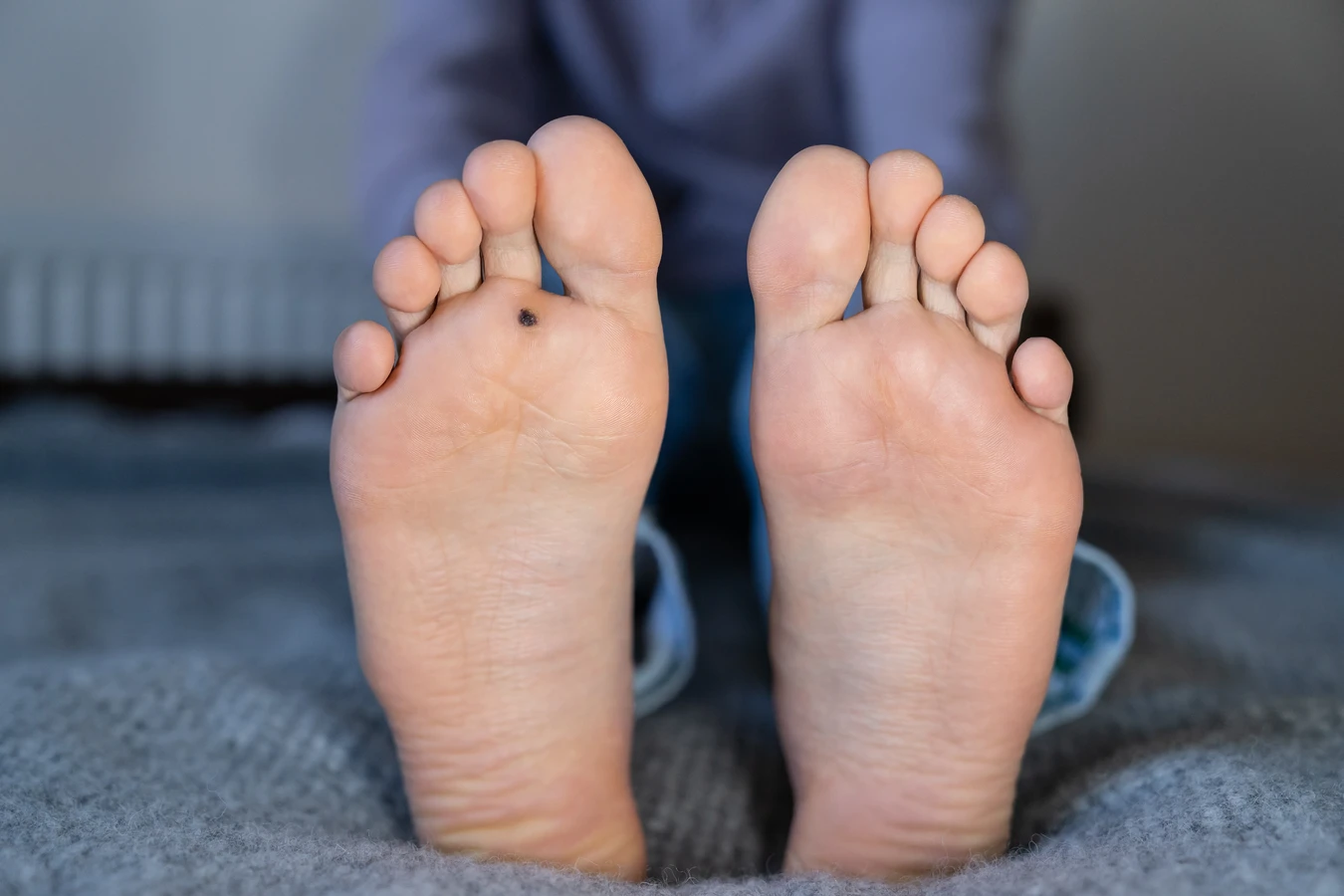
Innym typem są kurzajki płaskie, które są mniejsze, gładsze i często cieliste lub lekko brązowawe. Mają tendencję do pojawiania się w grupach, zwłaszcza na twarzy, rękach i nogach. Ich płaska forma sprawia, że mogą być mylone z innymi zmianami skórnymi. Szczególnie uciążliwe są kurzajki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają w głąb skóry, stając się bolesne i utrudniając poruszanie się. Mogą mieć na powierzchni drobne czarne punkciki, będące zatkanymi naczyniami krwionośnymi.
Kurzajki nitkowate charakteryzują się wydłużonym, nitkowatym kształtem i zwykle pojawiają się w okolicy ust, nosa lub na szyi. Są zazwyczaj cieliste i mogą być łatwo usunięte przez pocieranie, co jednak może sprzyjać ich rozprzestrzenianiu. Wreszcie, brodawki okołopaznokciowe to kurzajki rozwijające się wokół paznokci u rąk i stóp. Mogą być bolesne, powodować stan zapalny i utrudniać pielęgnację paznokci, a także prowadzić do nadkażeń bakteryjnych. Każdy z tych typów kurzajek jest wywoływany przez konkretne typy wirusa HPV, a ich lokalizacja i wygląd są często związane z drogą, jaką wirus dostał się do organizmu i miejscem jego namnażania.
Profilaktyka i unikanie zarażenia wirusem HPV wywołującym kurzajki
Zapobieganie zarażeniu wirusem HPV, który wywołuje kurzajki, jest kluczowe dla utrzymania zdrowej skóry i uniknięcia uciążliwych zmian. Podstawową zasadą jest unikanie bezpośredniego kontaktu z osobami, które mają widoczne kurzajki. Dotyczy to również dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, ubrania, obuwie czy przybory do higieny. W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest większe, takich jak baseny, siłownie, sauny czy szatnie, zaleca się stosowanie obuwia ochronnego, na przykład klapków.
Utrzymanie dobrej higieny osobistej odgrywa niezwykle ważną rolę w profilaktyce. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zainfekowanymi powierzchniami lub osobami, pomaga usunąć wirusa, zanim zdąży on wniknąć w skórę. Ważne jest również dbanie o kondycję skóry. Suchą i popękaną skórę należy regularnie nawilżać, aby zapobiec powstawaniu mikrouszkodzeń, które ułatwiają wirusowi infekcję. Unikanie nadmiernego kontaktu skóry z wodą, która może prowadzić do jej maceracji, również jest wskazane.
Warto również zwrócić uwagę na swoje nawyki. Obgryzanie paznokci, skubanie skórek czy dotykanie istniejących kurzajek, a następnie innych części ciała, może prowadzić do rozprzestrzeniania się wirusa. W przypadku posiadania kurzajek, należy unikać ich drapania, gryzienia czy samodzielnego usuwania, ponieważ może to prowadzić do powstania nowych zmian lub infekcji bakteryjnych. Wzmocnienie układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną może również pomóc organizmowi w walce z potencjalnymi infekcjami wirusowymi, w tym HPV.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami lub dostępne są preparaty bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Zawsze warto udać się do lekarza, gdy nie jesteśmy pewni, czy dana zmiana skórna to na pewno kurzajka. Wiele innych schorzeń, takich jak znamiona barwnikowe, brodawki łojotokowe, czy nawet zmiany nowotworowe, może przypominać kurzajki, a błędna diagnoza może opóźnić właściwe leczenie. Lekarz dermatolog jest w stanie postawić trafną diagnozę na podstawie badania fizykalnego, a w razie wątpliwości zlecić dodatkowe badania.
Szczególną uwagę należy zwrócić na kurzajki, które szybko rosną, zmieniają kolor, krwawią, są bardzo bolesne lub otoczone stanem zapalnym. Takie zmiany mogą wskazywać na bardziej złożony problem, który wymaga interwencji medycznej. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób autoimmunologicznych, terapii przeciwnowotworowej lub infekcji HIV, powinny być pod stałą opieką lekarza, ponieważ kurzajki mogą być u nich bardziej rozległe i trudniejsze do leczenia.
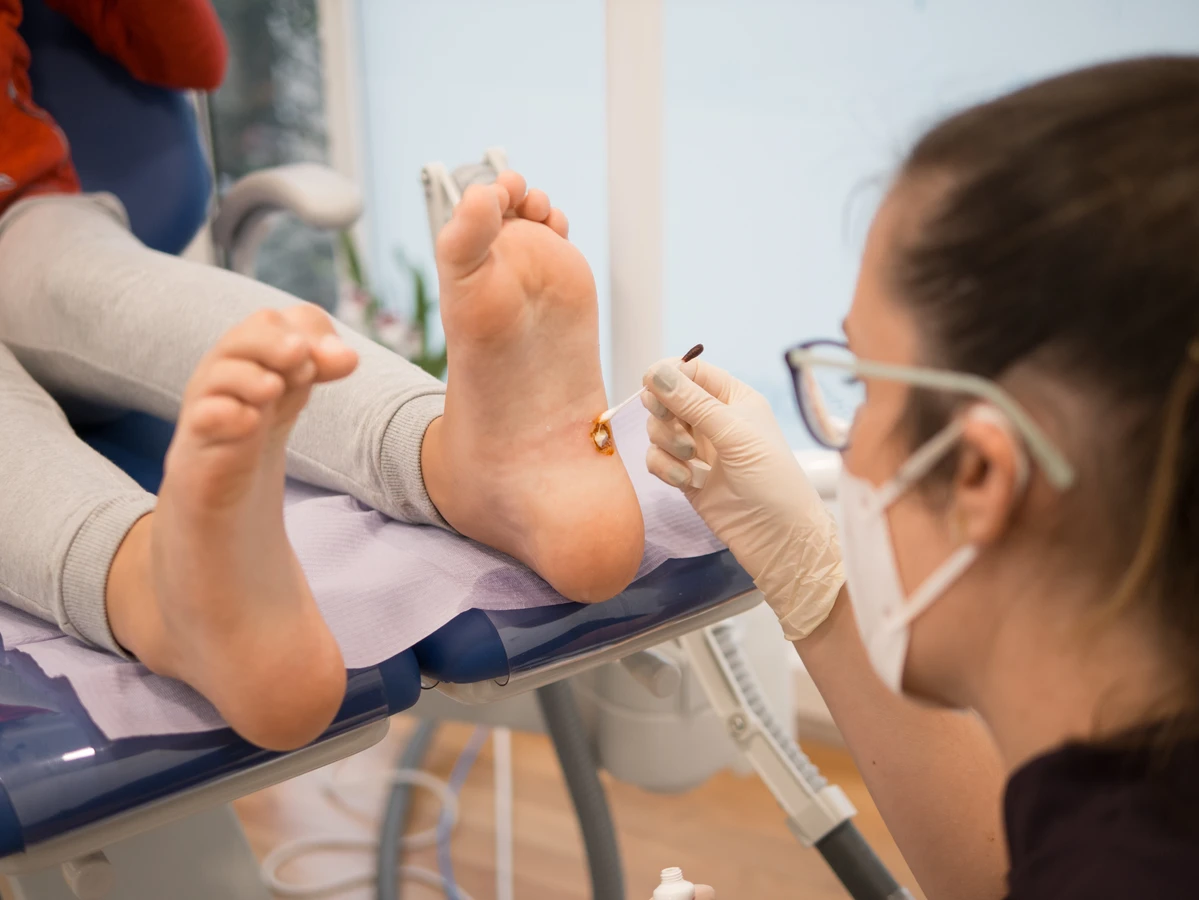
W przypadku kurzajek zlokalizowanych w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych czy okolice paznokci, również zaleca się konsultację lekarską. Samodzielne próby leczenia w tych obszarach mogą prowadzić do blizn, infekcji lub dalszego rozprzestrzeniania się wirusa. Lekarz może zaproponować metody leczenia, takie jak krioterapię (zamrażanie), elektrokoagulację (wypalanie), laseroterapię lub leczenie farmakologiczne, które są bezpieczniejsze i skuteczniejsze w tych delikatnych lokalizacjach. Dotyczy to również sytuacji, gdy kurzajki nawracają pomimo stosowania różnych metod leczenia.
„`