Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć mogą pojawić się na każdej części ciała, najczęściej lokalizują się na dłoniach i stopach. Ich powstawanie nie jest związane z brakiem higieny, ale z kontaktem z konkretnym patogenem. Wirus HPV jest bardzo rozpowszechniony w środowisku, a zarażenie następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez pośrednie dotknięcie zakażonej powierzchni. Dzieci, ze względu na często przebywanie w miejscach publicznych, takich jak baseny czy place zabaw, oraz skłonność do gryzienia paznokci czy drapania, są szczególnie narażone na infekcję.
Istnieje ponad sto typów wirusa HPV, a każdy z nich może powodować inne rodzaje brodawek. Niektóre typy atakują skórę, prowadząc do powstania kurzajek na dłoniach, stopach czy twarzy, podczas gdy inne mogą wywoływać zmiany w okolicach narządów płciowych. Zrozumienie mechanizmu infekcji jest kluczowe dla zapobiegania i leczenia. Wirus przenika do naskórka przez mikrourazy, zadrapania lub skaleczenia, które są powszechne, zwłaszcza na stopach czy wokół paznokci. Po wniknięciu wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i charakterystycznego wyglądu brodawki.
Okres inkubacji, czyli czas od momentu zarażenia do pojawienia się widocznych zmian, może być bardzo zróżnicowany i trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus może pozostawać w uśpieniu, a jego aktywność jest często stymulowana przez obniżoną odporność organizmu. Czynniki takie jak stres, choroby przewlekłe, niedobory żywieniowe czy przyjmowanie leków immunosupresyjnych mogą sprzyjać rozwojowi kurzajek. Dlatego też, choć wirus jest głównym sprawcą, indywidualne predyspozycje i stan zdrowia odgrywają istotną rolę w procesie powstawania i utrzymywania się brodawek.
Jak wirus HPV prowadzi do pojawienia się kurzajek na ciele
Wirus brodawczaka ludzkiego (HPV) jest głównym winowajcą odpowiedzialnym za powstawanie kurzajek. Ten niezwykle powszechny wirus przenosi się drogą kontaktową, zarówno bezpośrednią, jak i pośrednią. Oznacza to, że można zarazić się poprzez dotknięcie skóry osoby zakażonej lub poprzez kontakt z przedmiotami i powierzchniami, na których znajdują się wirusy. Szczególnie sprzyjającym środowiskiem dla rozwoju wirusa są miejsca wilgotne i ciepłe, takie jak baseny, sauny, siłownie czy szatnie. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, na przykład skaleczenia, otarcia czy pęknięcia skóry.
Po wniknięciu do organizmu, wirus HPV infekuje komórki naskórka, powodując ich niekontrolowany wzrost i podział. To właśnie ten nadmierny rozrost komórek tworzy charakterystyczną, nierówną powierzchnię kurzajki. Różne typy wirusa HPV odpowiadają za różne rodzaje brodawek. Na przykład, wirusy HPV typu 1, 2 i 4 często powodują brodawki pospolite, które najczęściej występują na dłoniach i palcach. Z kolei wirusy HPV typu 2 i 3 mogą prowadzić do powstania brodawek płaskich, które mają gładką powierzchnię i zazwyczaj pojawiają się na twarzy i dłoniach. Brodawki stóp, zwane kurzajkami podeszwowymi, są często wywoływane przez wirusy HPV typu 1.
Należy podkreślić, że obecność wirusa HPV w organizmie nie zawsze musi prowadzić do rozwoju widocznych kurzajek. Układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczać wirusa, zapobiegając jego namnażaniu i rozwojowi zmian skórnych. Jednakże, w przypadku osłabionej odporności, na przykład w wyniku stresu, choroby, niedoborów żywieniowych lub przyjmowania niektórych leków, wirus może stać się bardziej aktywny, a kurzajki zacząć się rozwijać. Co więcej, brodawki są wysoce zaraźliwe. Osoba z kurzajkami może nieświadomie przenosić wirusa na inne części swojego ciała lub na inne osoby, zwłaszcza w miejscach, gdzie skóra jest uszkodzona lub wilgotna.
Czynniki zwiększające ryzyko zarażenia się kurzajkami
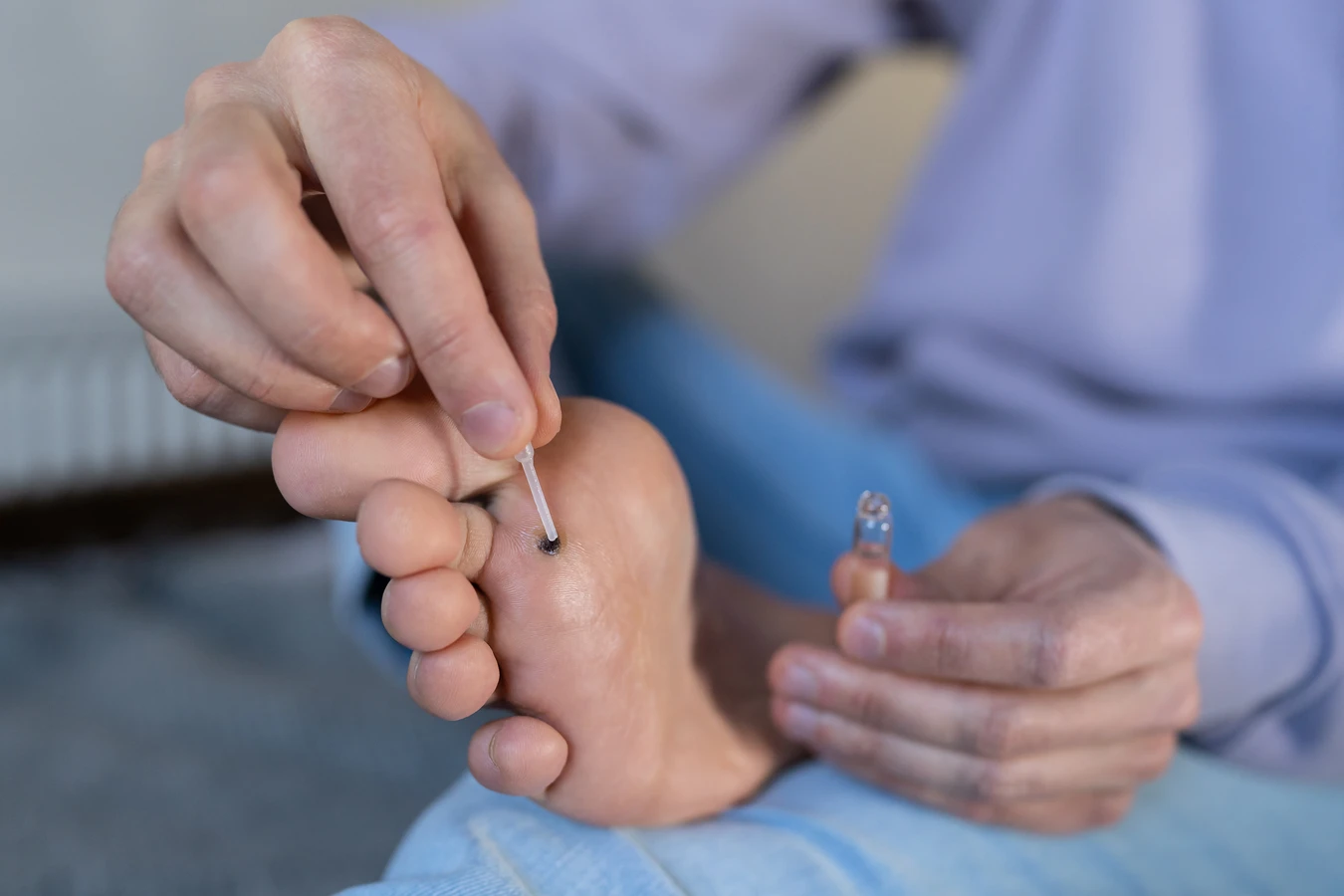
Wilgotne i ciepłe środowiska stanowią idealne warunki do przetrwania i namnażania się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie, siłownie, a także wspólne prysznice i szatnie, są potencjalnymi ogniskami zakażenia. Chodzenie boso w takich miejscach, zwłaszcza jeśli na stopach znajdują się drobne skaleczenia lub otarcia, znacznie zwiększa ryzyko kontaktu z wirusem. Podobnie, dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistymi, które miały kontakt ze skórą osoby zakażonej, może prowadzić do przeniesienia wirusa.
Uszkodzenia skóry odgrywają również kluczową rolę w procesie zarażania. Wirus HPV nie jest w stanie przeniknąć przez zdrową, nienaruszoną skórę. Jednak drobne skaleczenia, zadrapania, otarcia, pęknięcia naskórka, a nawet sucha, spękana skóra, stanowią bramę dla wirusa. Dzieci, które często mają skłonność do drapania się, gryzienia paznokci czy zabawy z otwartymi ranami, są szczególnie narażone. Podobnie osoby pracujące w zawodach, które narażają ich skórę na częste mikrourazy, mogą być bardziej podatne na infekcję. Warto również pamiętać, że kurzajki są wysoce zakaźne, a samoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną, jest częstym zjawiskiem, szczególnie podczas drapania istniejącej zmiany.
Różnorodność kurzajek i ich lokalizacja na skórze
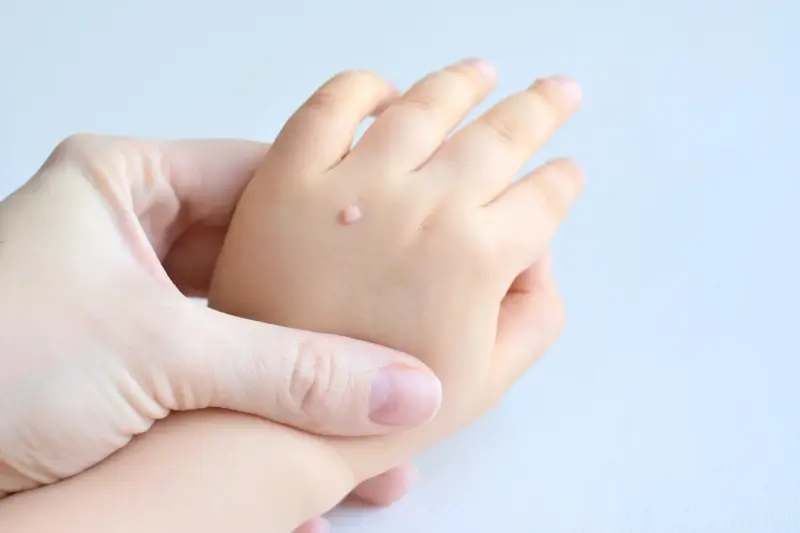
Świat kurzajek jest niezwykle zróżnicowany, a wirus HPV potrafi manifestować się na skórze w wielu formach. Różnorodność ta wynika przede wszystkim z faktu istnienia ponad stu typów wirusa brodawczaka ludzkiego, z których każdy ma tendencję do infekowania określonych obszarów ciała i powodowania specyficznych zmian. Poznanie tych różnic jest kluczowe dla właściwej diagnozy i skutecznego leczenia. Najczęściej spotykanym typem są brodawki pospolite, czyli klasyczne kurzajki, które zwykle pojawiają się na dłoniach, palcach i łokciach. Charakteryzują się szorstką, nierówną powierzchnią i mogą przybierać różne rozmiary.
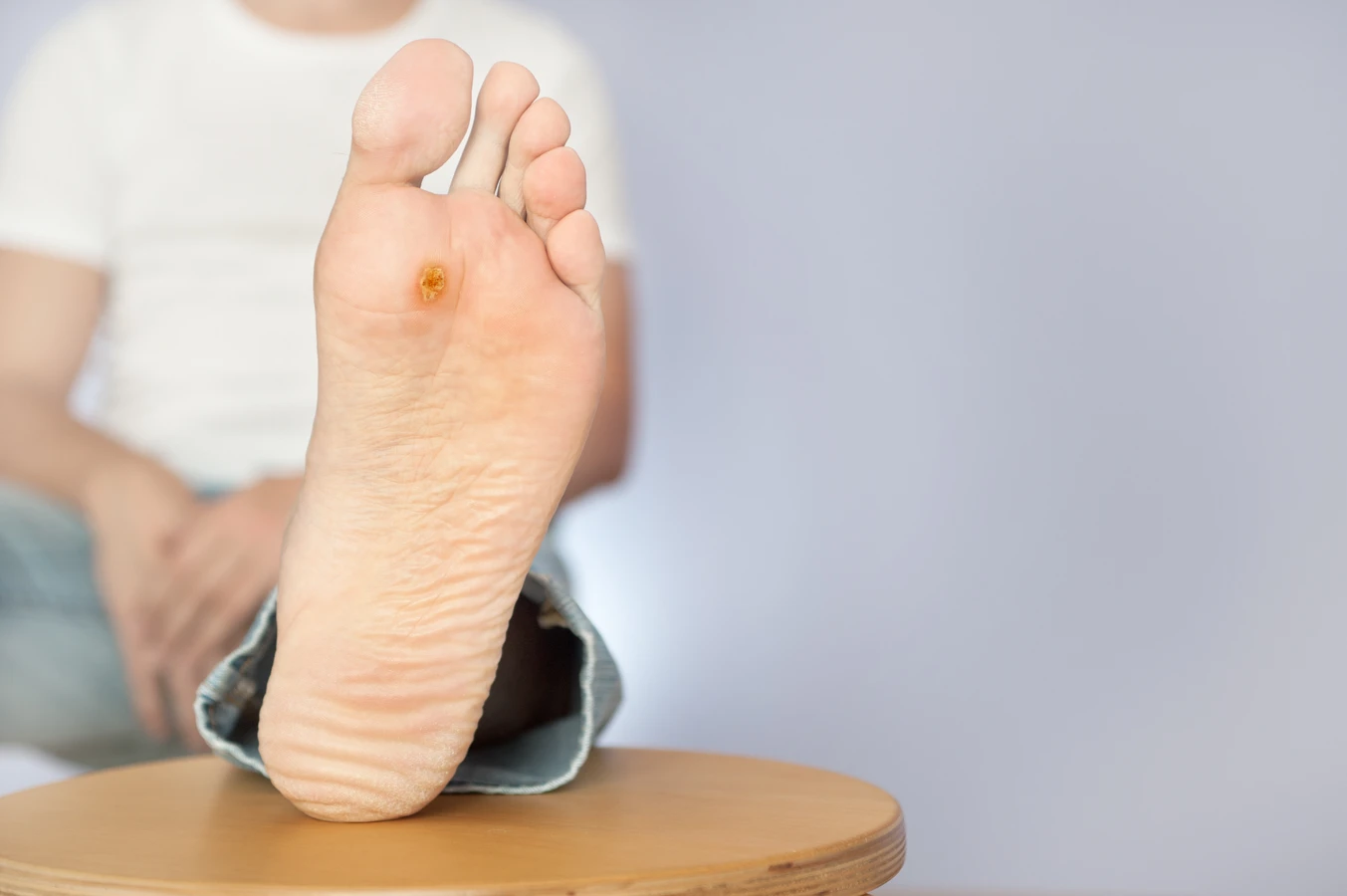
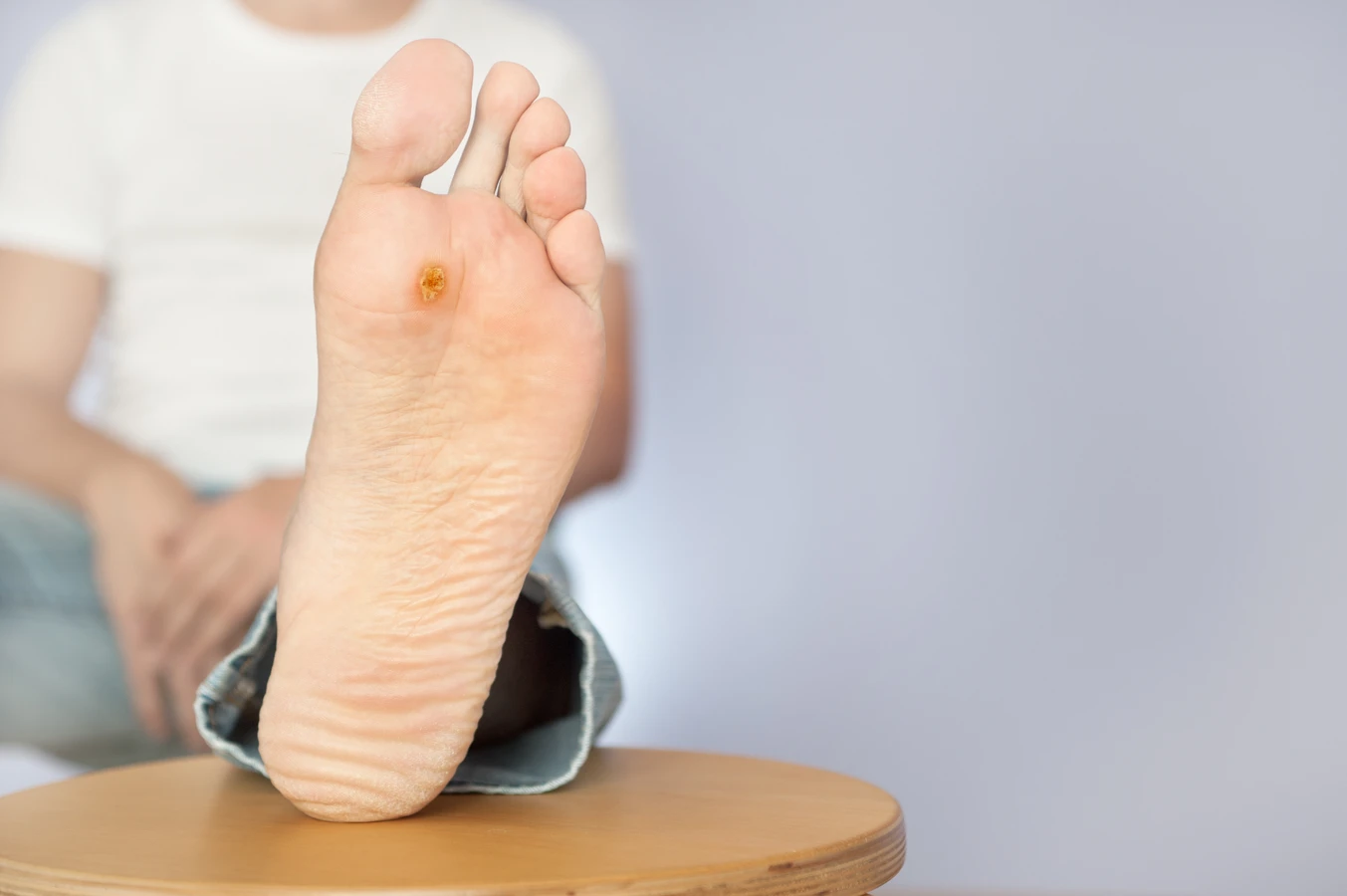
Szczególną odmianą są kurzajki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one wciśnięte głęboko w skórę i mogą być bardzo bolesne. Ich powierzchnia może być pokryta drobnymi, czarnymi punkcikami, które są w rzeczywistości zatrzymanymi naczyniami krwionośnymi. Brodawki płaskie, inaczej młodociane, mają gładką powierzchnię i często pojawiają się w skupiskach na twarzy, grzbietach dłoni i ramionach. Zazwyczaj są one mniejsze od brodawek pospolitych i mają lekko wypukły kształt. Występują częściej u dzieci i młodzieży.
Mniej powszechne, ale również występujące, są brodawki nitkowate, które mają wydłużony, nitkowaty kształt i najczęściej pojawiają się na szyi, powiekach i w okolicach ust. Warto również wspomnieć o brodawkach mozaikowych, które są skupiskiem wielu małych brodawek tworzących większą, bardziej rozległą zmianę. Zakażenie wirusem HPV może również dotyczyć okolic narządów płciowych, gdzie wirusy te powodują tzw. kłykciny kończyste, które wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Niezależnie od lokalizacji i wyglądu, wszystkie te zmiany są wywoływane przez wirus HPV i wymagają uwagi, zwłaszcza jeśli są bolesne, szybko się rozprzestrzeniają lub budzą niepokój.
Jak przenosi się wirus HPV odpowiedzialny za kurzajki
Wirus brodawczaka ludzkiego (HPV), będący przyczyną kurzajek, jest niezwykle powszechny i przenosi się przede wszystkim drogą kontaktową. Oznacza to, że do zarażenia dochodzi poprzez bezpośredni kontakt ze skórą osoby zakażonej wirusem. Wirus znajduje się na powierzchni skóry i błonach śluzowych zainfekowanych osób, a podczas kontaktu może łatwo przenieść się na skórę zdrowej osoby. Szczególnie łatwo dochodzi do infekcji, gdy skóra jest uszkodzona, np. poprzez skaleczenia, otarcia, pęknięcia czy inne mikrourazy. Wirus wykorzystuje takie drobne uszkodzenia jako „drzwi” do wniknięcia do organizmu.
Przenoszenie wirusa może nastąpić również drogą pośrednią, poprzez kontakt z zakażonymi przedmiotami lub powierzchniami. Wirus HPV jest w stanie przetrwać przez pewien czas poza organizmem żywiciela, zwłaszcza w wilgotnym i ciepłym środowisku. Dlatego też miejsca takie jak baseny, sauny, wspólne prysznice, szatnie, a także ręczniki, obuwie, czy nawet klamki, mogą stać się nośnikami wirusa. Chodzenie boso w miejscach publicznych, gdzie wiele osób ma kontakt z podłogą, znacząco zwiększa ryzyko zarażenia, zwłaszcza jeśli na stopach znajdują się drobne ranki.
Warto również wiedzieć, że samaoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną, jest częstym zjawiskiem. Osoba z kurzajką, która ją drapie lub dotyka, może nieświadomie przenieść wirusa na inne obszary swojej skóry, prowadząc do pojawienia się nowych zmian. Dzieci, ze względu na swoje nawyki, takie jak gryzienie paznokci czy ssanie kciuka, są szczególnie narażone na przenoszenie wirusa z rąk na inne części ciała, na przykład na twarz. Zrozumienie tych mechanizmów przenoszenia jest kluczowe dla podejmowania działań profilaktycznych i unikania zarażenia, zwłaszcza w miejscach publicznych.
Jak układ odpornościowy radzi sobie z wirusem HPV
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem brodawczaka ludzkiego (HPV), który jest odpowiedzialny za powstawanie kurzajek. W większości przypadków, u osób ze sprawnym systemem immunologicznym, infekcja wirusem HPV przebiega bezobjawowo lub objawy są bardzo łagodne i samoograniczające się. Komórki odpornościowe, takie jak limfocyty T, rozpoznają zainfekowane komórki i niszczą je, eliminując wirusa z organizmu. Często układ odpornościowy jest w stanie zwalczyć wirusa w ciągu kilku miesięcy, zanim zdąży on wywołać widoczne zmiany skórne w postaci kurzajek.
Jednakże, gdy układ odpornościowy jest osłabiony, jego zdolność do zwalczania wirusa HPV jest ograniczona. Czynniki takie jak stres, niedożywienie, choroby przewlekłe, infekcje oportunistyczne, a także przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych) mogą znacząco osłabić odpowiedź immunologiczną. W takich sytuacjach wirus HPV może swobodnie namnażać się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i powstania widocznych kurzajek. Czasami, nawet u osób z pozornie sprawnym układem odpornościowym, wirus może pozostawać w uśpieniu przez długi czas, aktywując się w momencie spadku odporności.
Ważnym aspektem jest również fakt, że istnieją różne typy wirusa HPV, a odpowiedź immunologiczna może być różna w zależności od konkretnego typu wirusa. Niektóre typy wirusa są bardziej agresywne i trudniejsze do zwalczenia przez układ odpornościowy. Co więcej, ponowne narażenie na ten sam typ wirusa HPV po jego wyeliminowaniu może nie prowadzić do ponownej infekcji, ponieważ organizm rozwija pewien stopień odporności. Jednakże, ponieważ istnieje wiele różnych typów wirusa HPV, można zarazić się wielokrotnie różnymi szczepami, co prowadzi do powstawania kolejnych kurzajek. Działania wspierające odporność, takie jak zdrowa dieta, odpowiednia ilość snu i unikanie stresu, mogą pomóc organizmowi w skuteczniejszym zwalczaniu infekcji wirusowych, w tym wirusa HPV.
Jak zapobiegać powstawaniu kurzajek i ich rozprzestrzenianiu
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem brodawczaka ludzkiego (HPV) oraz na dbaniu o kondycję skóry i ogólną odporność organizmu. Kluczowe jest unikanie bezpośredniego kontaktu ze skórą osób zakażonych oraz z powierzchniami potencjalnie skażonymi wirusem. W miejscach publicznych, takich jak baseny, siłownie czy szatnie, zawsze należy nosić obuwie ochronne, aby zapobiec bezpośredniemu kontaktowi stóp z podłogą. Jest to szczególnie ważne w przypadku osób z tendencją do pękania skóry na stopach.
Regularne mycie rąk, zwłaszcza po kontakcie z przedmiotami używanymi przez wiele osób lub po wizycie w miejscach publicznych, jest prostą, ale skuteczną metodą zapobiegania. Należy unikać drapania lub dotykania istniejących kurzajek, aby zapobiec ich rozprzestrzenianiu się na inne części ciała lub na inne osoby. Jeśli w domu znajduje się osoba z kurzajkami, należy zadbać o to, aby nie dzieliła się ręcznikami, ubraniami czy obuwiem. Dbanie o skórę jest równie ważne. Należy nawilżać suchą i spękaną skórę, ponieważ stanowi ona łatwiejszą drogę wejścia dla wirusa. Unikanie nadmiernego moczenia skóry, które może ją osłabić, również ma znaczenie.
Wspieranie naturalnej odporności organizmu jest fundamentalnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie przewlekłego stresu, to czynniki, które wzmacniają system immunologiczny i czynią go bardziej skutecznym w zwalczaniu infekcji, w tym wirusa HPV. Chociaż nie istnieje szczepionka zapobiegająca wszystkim typom brodawek skórnych, szczepionki przeciwko niektórym typom wirusa HPV są dostępne i zalecane w celu ochrony przed niektórymi rodzajami brodawek narządów płciowych oraz niektórymi typami raka związanymi z HPV. W przypadku podejrzenia zarażenia lub pojawienia się niepokojących zmian skórnych, zawsze należy skonsultować się z lekarzem.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
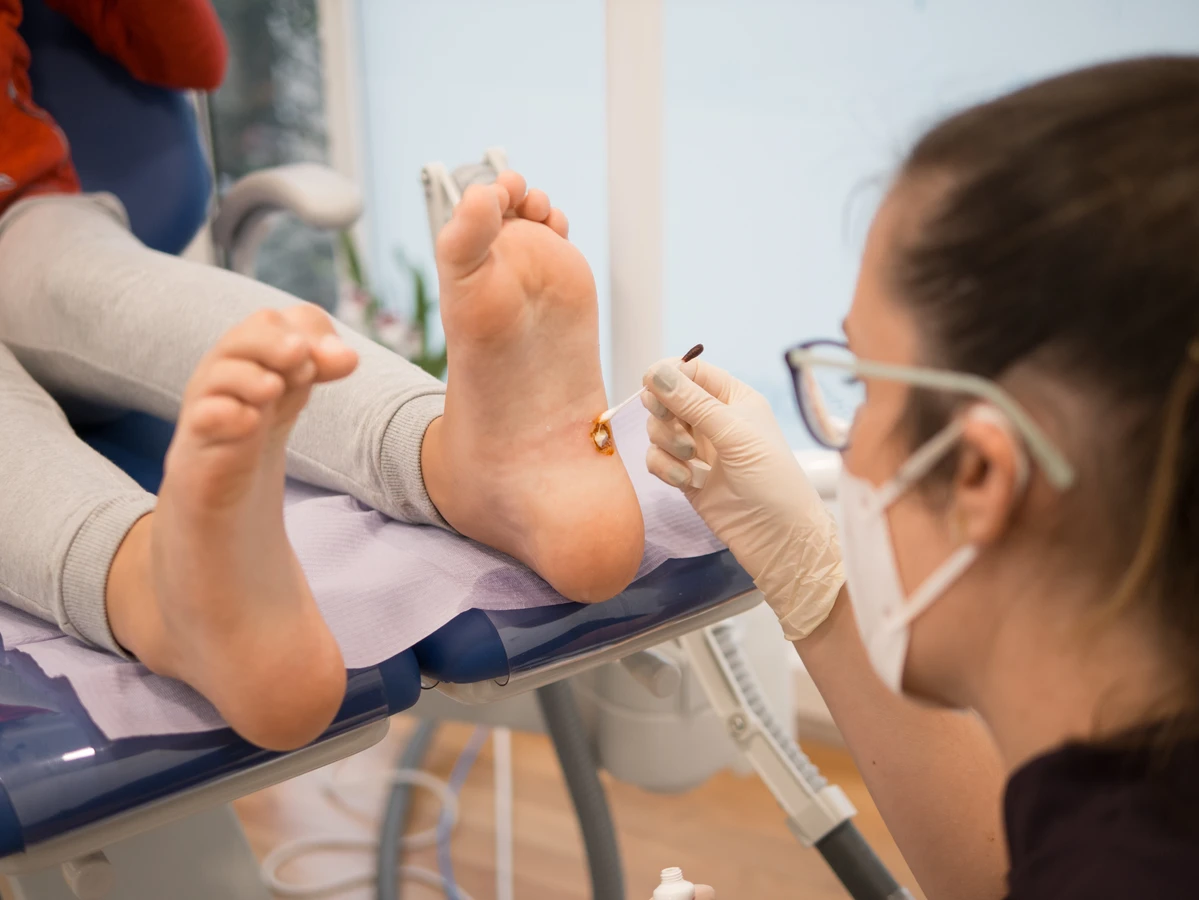
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i często ustępują samoistnie, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Jednym z takich przypadków jest brak poprawy lub wręcz nasilenie się zmian po kilku tygodniach lub miesiącach stosowania domowych metod leczenia. Jeśli brodawki są bolesne, krwawią, szybko się mnożą lub zmieniają swój wygląd, nie należy zwlekać z wizytą u lekarza. Szczególnie niepokojące mogą być zmiany o nietypowym kształcie, kolorze lub teksturze, które mogą sugerować inne, poważniejsze schorzenia dermatologiczne.
Należy również zwrócić szczególną uwagę na kurzajki, które pojawiają się w miejscach wrażliwych lub trudnych do samodzielnego leczenia. Mowa tu między innymi o brodawkach zlokalizowanych na twarzy, w okolicach narządów płciowych, na paznokciach lub pod nimi, a także na skórze głowy. W tych przypadkach samodzielne próby usunięcia mogą prowadzić do powikłań, takich jak blizny, infekcje wtórne, a nawet trwałe uszkodzenia. Lekarz, w zależności od rodzaju i lokalizacji brodawki, może zaproponować różne metody leczenia, od farmakologicznych po zabiegowe.
Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy zakażenia wirusem HIV, powinny zgłosić się do lekarza przy pierwszych oznakach pojawienia się kurzajek. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą stanowić większe ryzyko powikłań. Warto również pamiętać, że niektóre typy wirusa HPV mogą zwiększać ryzyko rozwoju nowotworów. Dlatego też, zwłaszcza w przypadku brodawek narządów płciowych, niezbędna jest profesjonalna diagnostyka i leczenie. Lekarz pomoże ustalić przyczynę nawracających kurzajek i zaproponuje odpowiednią strategię leczenia, uwzględniając indywidualne potrzeby pacjenta.